いびき・睡眠時無呼吸症候群
目次
いびきのおこる原因は?
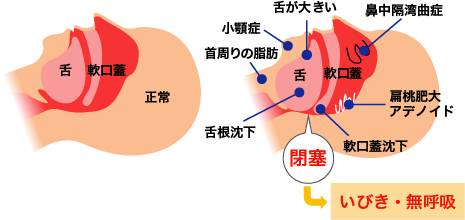
鼻の入り口から声を出す声帯までの空気の通り道を上気道といいます。この上気道の病気を専門とするのが、私ども耳鼻咽喉科専門医です。上気道の閉塞により、睡眠中に異常な騒音が出るのが「いびき」です。あたり前のことですが、いびきは眠っているときにしかおこりません。
眠ると全身の筋肉がゆるみますが、のどの筋肉の緊張が無くなり、振動しやすくなります。特にのどちんこ(口蓋垂)とその上の軟口蓋といわれる部分の振動がいびき音の発生源です。また、舌の付け根の部分は仰向けに寝ていると、重力によってのどを狭くする方向に沈み込んでしまいます。無意識のうちに横向きやうつぶせ寝になってしまいます。
実は、いびきは耳鼻咽喉科疾患で起こることが多いのです。アレルギー性鼻炎や花粉症、ちくのう症(副鼻腔炎)、鼻曲がり(鼻中隔弯曲症)や肥厚性鼻炎、まれに鼻やのどに腫瘍などがあると、鼻粘膜が腫れて鼻の中が狭くなりいびきが起こることもあります。鼻づまりの傾向がある人は、いつの間にか口呼吸の習慣が出来ています。そして、起きている間だけでなく睡眠中も口を開けて呼吸されるため、ご本人も知らないうちにいびきをかいていることもあります。
いびきの症状は?
いびきには、睡眠時無呼吸症という睡眠中に息が止まってしまう「病的ないびき」と、そうではない「単純いびき症」があります。単純いびき症は健康な人でもおこるもので、本人にはあまり自覚症状はありません。特に女性の場合には、人には相談できず、大きな悩みとなって耳鼻咽喉科クリニックに治療を求めて来院されることもあります。また、単純いびき症の方も、鼻炎や肥満が合併してくると病的ないびきに移行することがあるといわれています。単純いびき症や軽度の睡眠時無呼吸は、上気道の病気を治療または手術することにより、改善することもありますので、ぜひご相談ください。
睡眠時無呼吸症の最も目立つ症状は昼間の眠さです。危険を伴う作業を行う方や集中力を必要とする職業の方では社会的問題を引き起こすことが大きな問題となります。
Q.『大きないびきをかきやすいタイプは?』
- 口蓋垂が太くて長い方
- 口蓋垂から左右の扁桃まで続く粘膜のひだ(口蓋弓)が幅広く、幕が垂れ下がっている ように見える方
- 口蓋扁桃やアデノイドが大きい方(特に小児)
- 舌が大きく、厚く盛り上がったように見える方(太っている方はたいてい舌も厚くなって、のども狭くなり、いびきが出やすいです)
- 口を大きく開けたとき、のどの奥が見えにくく、舌が厚く盛り上がっている方
- 下あごが小さく、幅が狭くて後ろへ引っ込んでいる方
いびきの予防・対策法は?
1.ダイエット
-
肥満の人は時間がかかりますが減量が必要です。減量だけでいびきの改善が得られることは数多く経験されています。標準体重の方でも、皮下脂肪の多い、いわゆる内臓肥満の人は運動をして全身の筋肉を鍛えるのがよいとされます。軽いいびきがよく出る方のいびきの予防法としては、健全な生活を心がけ、適度な運動で筋力をつけ、体重をコントロールすることをお勧めします。しかし、運動療法は目に見えてすぐに効果が出るものでもありませんので、無理せず、自己流ではなく担当医にご相談ください。
2.食事やアルコール、喫煙
-
就寝前のアルコールや過食を控えましょう。お酒を飲み過ぎたり食べ過ぎたりすると、普段は何ともない人でもいびきをかきます。精神安定剤、睡眠薬の常用ものどの緊張を弱くしていびきを誘発します。喫煙は上気道の粘膜を刺激し、空気の通り道を狭くしてしまいます。また睡眠の質を悪化させ、中途覚醒が増加します。
健全な社会生活を送っている方では無縁のことかもしれませんが、不規則な日常生活の方では生活習慣そのものの見直しも必要です。
3.睡眠時の姿勢や枕
-
仰向けに寝るといびきはでやすいので、横向き(側臥位)で眠る工夫をしましょう。また、上体をあげて寝るようにするとよいでしょう。医療介護用に使われるリクライニングベッドも便利です。枕の高さや形状を工夫しましょう。市販のものにも色々な工夫がなされたものがでていますので、利用されると良いでしょう。抱き枕も横を向いて眠るのに適しています。
4.鼻や扁桃・アデノイドの治療
-
鼻疾患;アレルギー性鼻炎(花粉症)・副鼻腔炎(蓄膿症)等のある方は、耳鼻咽喉科で治療を受けましょう。鼻づまりや鼻水が多いといびきが出やすくなります、ぜひ治療を受けてみて下さい。鼻粘膜の腫脹は比較的簡単な手術で改善させることもできます。鼻中隔彎曲症の強い方では鼻中隔の矯正手術が、肥厚性鼻炎に対しては下鼻甲介の手術が有効です。
口を開けて寝る習慣のある方は鼻呼吸に障害があることが多く、やはり耳鼻咽喉科で診断を受けて下さい。また口蓋扁桃肥大やアデノイド肥大(特に小児)が上気道の閉塞を起こしていることもあります。
鼻呼吸に障害がない状態でもいびきがでているときには、歯科・口腔外科的な治療が有効な場合もあります。マウスピースのような口腔内装置(OA)を睡眠中に装着し、舌の付け根が沈み込まないようにすることでいびきが出なくなります。効果がでる方では手術的治療を行わなくて済みます。
なお、病的ないびきである睡眠時無呼吸症の方には、状況により耳鼻咽喉科だけではなく、内科や歯科をご紹介して治療をしていただくこともあります。
耳鼻咽喉科でのいびきの治療は?
当院でのいびき治療は、もちろん耳鼻咽喉科的アプローチが主体です。
鼻咽腔の内視鏡ファイバースコープ所見やレントゲン所見などの診察から、鼻呼吸に問題があれば、まず鼻の治療を優先します。鼻の病気があれば、鼻治療だけでもいびきが軽快する可能性のあることをご説明して以下の治療で経過をみます。
- ①まず鼻の通りをよくするための鼻処置やお薬での保存的治療
- ②必要あれば外来でのレーザー治療等を行います。状況によっては入院手術を勧めることもあります。
ご家族の方だけの意見だけでなく、患者さんのご自身でも治療前後の睡眠中の状態をいびきのアプリや動画で記録し、ご持参していただくこともあります。特に中高年の男性で肥満、高血圧、糖尿病、不整脈など成人病疾患を持っておられるような方では、手術そのもののリスクも大きく、手術だけでのいびきの改善はあまり期待できません。
また肥満傾向で、のどが狭く、重症睡眠時無呼吸の方は、手術単独でいびきが解消することは殆どありません。肥満傾向で色々な合併症がある方の手術的治療は極めて高いリスクを伴いますから、慎重におこなう必要があります。時間がかかっても減量をおこない、重症睡眠時呼吸障害に対してはCPAPなどの内科的治療で経過をみるというのが最も安全です。当院では睡眠時無呼吸の診断、治療を行っておりますので、ご遠慮なくご相談ください。
自宅でのいびきの観察方法(スマホアプリの活用)
家族や配偶者に「寝ている時に呼吸が止まっていたよ」と言われて初めて「そのいびきは病気? 睡眠時無呼吸かも?」と気づいたという患者様も多くいらっしゃいます。
「自分も、もしかしたら?」と少し気になっている方は、医療機関に受診する前に、スマホのアプリを使ってご自身のいびきを調べてみるのはいかかでしょうか。
最近のアプリは便利で優れたものが多く、睡眠時にアプリを起動しておくだけで、いびきを録音してくれるだけではなく、睡眠の傾向も教えてくれるアプリがあります。当院では「いびきラボ」をお勧めし、患者様に次回の診察の時にデータを持参していただいております。また、いびきがあって睡眠時無呼吸でない方は15%しかいないと言われており、多くの潜在的な無呼吸の方がおられると推測されます。
以下からダウンロードできますので、ご利用していただき、このアプリでいびきを認めた方は、ぜひ当院へご相談下さい。
睡眠時無呼吸症の原因・検査・治療は?
無呼吸というのは、10秒以上呼吸が停止していることを言います。また低呼吸とは、10秒以上換気量が50%以上低下することです。1時間あたりの無呼吸と低呼吸を合わせたものを無呼吸・低呼吸指数と呼びます。
この「無呼吸・低呼吸指数」(apnea hypopnea index;AHI)が、5以上かつ日中の過眠などの症候を伴うときを「睡眠時無呼吸症候群」と定義します。AHIにより重症度が分類されており、軽症;5~15、中等症;15~30,30以上;重症となります。中等症以上の方には、精密検査後に早期に治療を勧めております。
睡眠時無呼吸症候群では、無呼吸になっていないときはいびきが起こり、無呼吸といびきを繰り返します。つまり、睡眠時無呼吸症候群の原因もいびきの原因と変わることはありません。中枢性無呼吸といって脳に障害があるケースもありますが、ほとんどが閉塞性睡眠時無呼吸といわれ、上気道が何らかの原因で狭くなるために起こります。
上気道が狭くなる原因は、いびきの原因と同じです。原因は一つと言うことは少なく、多くの要因が関係していますが、肥満が第一の原因です。鼻の病気による鼻づまり、扁桃肥大、舌根肥大、顎の骨の異常、小児ではアデノイドなどの病気が上気道を狭くします。睡眠中の体位や過度のアルコールと食べ過ぎが、ますます状況を悪化させます。
治療はそれらの原因を取り除くことですが、どれも一筋縄ではいきません。生活習慣の見直しが大切ですが、一人で簡単に出来るものではありません。肥満の解消は誰もが試みたいことなのですが、多忙な日常な中でこれもなかなか容易には出来ません。ぜひ医療機関を受診し、まずはお気軽にご相談ください。
手術は鼻づまり、扁桃肥大、アデノイドに対しての耳鼻科的手術がよく行われます。肥大した舌根の一部切除や、顎の骨の矯正手術も試みられますが、これらは多く行われているものではなく、十分な検討が必要です。
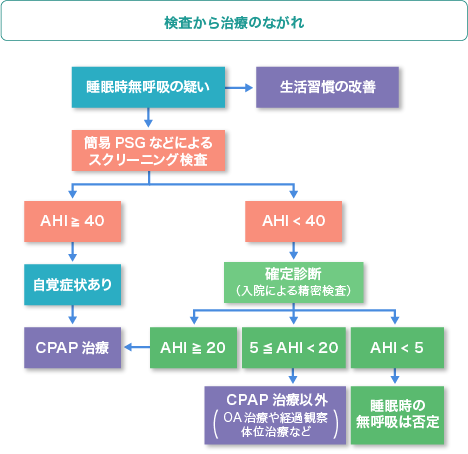
睡眠時無呼吸症候群かもしれないと思われたらなら、検査での確定診断を受けることをお勧めいたします。睡眠時無呼吸の診断(重症度の分類)には検査が必要です。検査はご自宅で行うことが可能な簡易検査(簡易PSG検査)や、専門医療機関で一泊入院をして行う、終夜ポリグラフ検査(Full PSG検査)があります。この検査で睡眠と呼吸、いびき、体位などの状態を調べます。検査結果に基づき、病状に最も適した治療方針をご提案いたします。
当院では、簡易検査を行っていますので、お気軽にご相談ください。
*これから「検査から治療のながれ」についてわかりやすく説明いたします。
※ AHI(Apnea Hypopnea Index):
1時間あたりの睡眠中の無呼吸、低呼吸の回数を表し、無呼吸低呼吸指数という
検査1)簡易無呼吸検査(アプノモニター・簡易PSG)
睡眠時無呼吸の有無と重症度を判定するために実施される検査です。
簡易無呼吸検査は、指先・呼吸のセンサーをつけ、睡眠中の血液中の酸素、呼吸の状態を測定します。これにより、10秒以上の無呼吸・低呼吸の1時間当たりの回数(AHI)、酸素の低下状態を測定します。

在宅で検査キットを装着して睡眠する事により以下の7項目
①SpO2(酸素飽和度)②心拍数 ③呼吸数 ④呼吸努力 ⑤いびき ⑥体位 ⑦体動 の測定を行い解析して判定をします。なお、この検査キットは宅配で自宅に届けることもできます。
■この検査の特徴
1.在宅で簡単に検査ができます。
2.睡眠時無呼吸症候群の診断能力があります。
3.確定診断能力がある検査なので無呼吸低呼吸指数(AHI)が40以上であった場合、CPAP治療を開始できます。
| 検査費用 | 3割負担2,700円程、*診察料(初診料・再診料等)別途 |
|---|
検査2)ポリソムノグラフィ検査(PSG;Full PSG)*入院による精密検査

■この検査の特徴
・簡易検査の7項目に、脳波・眼球運動・筋電図・心電図等を加え、より精密に生体信号を測定します。
・この検査は多くのセンサーを装着する必要があるため専門の検査施設等に入院して行います。
・PSGは睡眠をより精密に検査します。このためAHIが20以上ならば、CPAP治療を開始できます。
| 検査費用 | 3割負担15,000円程*診察料(初診料・再診料等)+ 入院費等は別途 |
|---|
睡眠時無呼吸症候群の治療について
1.口腔内装置(Oral Appliance;OA)
2.手術治療
私が耳鼻科医になった30数年前(平成の初めの頃)は、積極的に手術を行っていました。しかし無呼吸症の研究が進み、現在では手術が第一選択ではなくなってきました。
耳鼻咽喉科では、主に以下の手術を行います。
- ①気導閉塞の原因がアデノイド肥大や口蓋扁桃肥大の場合 ⇒咽頭の手術
- ②鼻閉により、口腔内装置やCPAPの治療の妨げになる場合 ⇒鼻の手術
*全身麻酔での手術のため、耳鼻咽喉科のある総合病院にご紹介いたします。
3.CPAP療法(持続陽圧呼吸法)
装置からホース・鼻マスクを介し、空気を気道に送り、常に圧力をかけて気道が塞がらないようにする治療方法です。
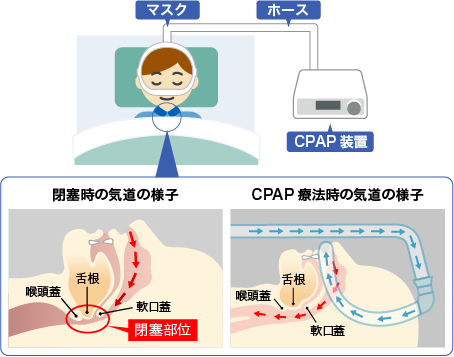
CPAP療法は、検査を行い一定の基準を満たせば健康保険が適用されます。中等度以上の無呼吸症で他の治療で効果が得られないと思われる場合に行います。CPAP療法を適切に行うことで、睡眠中の無呼吸やいびきが減少し、熟睡感が得られるようになります。また治療を続けることにより、眠気の改善、夜間のトイレの回数が減るといった、無呼吸症の症状の改善が期待されます。さらに、高血圧の改善や、心血管疾患のリスクが軽減する可能性も報告されています。
CPAP治療は対症療法のため、継続的に治療することが必要となります。毎月一度の受診が必要で、医療費は3割ご負担で1か月4,500円程です。
4.生活習慣改善(ダイエット)
CPAP治療やマウスピースなどの治療と合わせて、睡眠時無呼吸症候群の要因や合併症のリスクを軽減するために、生活習慣の改善も必要です。
特に肥満のOSASの患者さんは、減量による軽症化が期待でき、10%の体重の減少でAHIが30%、20%減少で50%、30%減少で70%減少したという報告もあります。体重と無呼吸指数(AHI)は強い相関関係にあります。CPAPを使用していても、減量がうまく進めば、AHIが低下し、CPAPを中止できる可能性があります。 一方で、元々肥満の程度が軽く、無呼吸指数が高い患者様は、減量してもCPAPの中止は難しくなります。
また、アルコール(飲酒)は、筋肉を緩める作用があるため、いびきや無呼吸を起こしやすくします。寝つきが良くなることもありますが、実際には夜中に目が覚め、浅い睡眠を増やす作用もあるため、減酒を心がけましょう。
喫煙は無呼吸を悪化させます。喫煙と睡眠呼吸障害(Sleep-disordered breathing;睡眠中に異常呼吸が見られる病気の総称)との関連について調べた研究によれば、喫煙者は非喫煙者に比べて、AHIがおよそ2〜4倍高くなることがわかっています。特に重症の睡眠時無呼吸症候群と関連が深いとされており、睡眠時無呼吸症候群の患者さんに対しては、なるべく早期の禁煙が推奨しております。
小児のいびき・睡眠時無呼吸
小児は寝ているときに10%はいびきをかいていると言われ、病的ではないことがほとんどです。このため、お子さんが大きないびきをかいていたら、良く寝ていると思われがちですが、状況によってはそれが病気のサインかもしれません。
お子さんは自分から症状を訴えないので、保護者がいびきや睡眠障害の有無、日中の症状を注意することが大切です。以下の項目に該当することが多い場合は睡眠時無呼吸症(SAS)の可能性が高いため、お早めに医療機関にご相談ください。
| 日中(起きている時) | 夜中(寝ている時) |
|---|---|
| 朝起きられない | 大きないびきをかく |
| 日中の眠気・居眠り | 呼吸が止まる |
| 落ち着きがない(多動) | 胸の陥没呼吸 |
| 成長と発達が遅い | 寝相が悪い |
| 低身長・体重が増えない | おねしょ |
小児科学では、「小児は成人を小さくしたものではない」といわれ、睡眠時無呼吸(SAS)に関しても、成人と小児では異なる点が多いのです。
*成人と小児では以下のように基準が異なります。
「10秒以上の呼吸停止が、1晩(7時間の睡眠中)に30回以上、または1時間に5回以上ある」とされています。
「無呼吸時間が10秒に至らなくても、2回分の呼吸停止があれば無呼吸と診断できる」とされています。また、小児における重症度分類も成人とは異なり、*AHI:1~5が軽症、5~10が中等症、10以上が重症となります。検査値が成人より低くても重症なこともあり、評価には注意が必要です。
小児の無呼吸では、全身的には成人と同様に肥満ですが、アデノイド肥大や口蓋扁桃肥大による上気道狭窄が大多数と言われております。小児の SASの有病率は 1~4%とされ、新生児~思春期のあらゆる年代におこります。特にアデノイド・口蓋扁桃肥大が著明となる 3~6 歳の未就学児によくみられます。 小児の SAS は小児の発育・発達に影響を及ぼすことが分かってきました。また、いびきをかく小児では 4 年後の多動性のリスクが高いとも言われています。いびきやSAS が疑われる小児に対しては早期の治療が望まれます。
また最近では、小児睡眠呼吸障害(Sleep-disordered breathing;SDB)では、著明な低酸素症は伴わない、軽度なSDBが注目され、行動・認知機能低下及び顎顔面形態劣成長が問題視されております。
行動・認知の問題は早期から出現し、SDBは0歳から注意が必要であると専門家は主張しております。また顎顔面形態は、小児歯科の分野で重要視されており、6歳には固定するとされ、口呼吸が続くお子さまは軽度SDBを疑い、睡眠時無呼吸SASではなくても、早期症状の治療が必要と言われております。
成人のいびきは睡眠時無呼吸の可能性が示唆され、検査⇒診断⇒治療がかなり周知されてきましたが、本邦には小児睡眠時無呼吸についての明確なガイドラインがまだありません。そのため、医療者間でもその診断と治療に違いがみられ、このために戸惑われて相談に来院される保護者にしばしば遭遇します。
米国小児科学会は、小児睡眠時無呼吸のガイドラインに治療の第一選択は手術(口蓋扁桃摘出・アデノイド切除)とされております。ただし手術に対する合併症も示され、手術のリスクを十分考慮しなければなりません。そのため、状況によっては手術をせず、保存療法(投薬や歯科矯正)で経過観察する方法もあります。
お子様のいびきは夜間の睡眠障害の原因となることがあります。その程度が強い場合、深い睡眠が得られないことによる成長ホルモンの分泌障害が起こり、結果として心と体の成長発育障害につながる恐れがあります。このため、当院にお子様のいびきで相談に受診された場合、以下の通り、細かく対応しております。
当院での小児のいびき・無呼吸の診断・治療
⇒状況にてお薬を処方します。
*ご自宅でのお子さんの睡眠の様子を動画やアプリで記録していただきます。
⇒いびきのアプリや動画(初診時に紹介します)のチェック
*状況でアレルギー検査(イムノキャップラピッドなど)
季節変動に対する考慮
小児は、冬は頻繁に上気道炎感染に罹患し、春は花粉症をはじめアレルギー疾患が増加します。このため、冬から春は、多くのいびき・無呼吸の相談で患児が来院されます。学童になると季節の変動は軽減しますが、幼児は季節による変動が激しく、最も悪化するのが3月、最も改善するのが8月です。これを念頭におきながら、日ごろからお子さまの状態を診ております。
当院では、お子さまのいびき・無呼吸に対して、クリニックで可能な範囲内で対応しておりますので、まずはお気軽にご相談ください。